-
آیتمی یافت نشد!
مقابله با یائسگی زودرس

یائسگی چیست؟
با افزایش سن ، بدن زنان استروژن و پروژسترون را که هورمون های اصلی در تولید مثل هستند را به مقدار کمتری تولید می کند. هنگامی که سطح این هورمون ها کاهش پیدا کند ، سیکل قاعدگی متوقف میشود.
یائسگی به طور رسمی 12 ماه پس از آخرین قاعدگی در زنان آغاز می شود. در بیشتر زنان یائسگی از سنین 45 تا 55 سالگی شروع می شود که میانگین سنی آن در ایالات متحده 51 سال است. اما برای برخی از زنان یائسگی زودرس رخ می دهد.
اگر بین 35 تا 45 سال سن دارید و به مدت سه ماه یا بیشتر است که چرخه قاعدگی شما قطع شده است ، این احتمال وجود دارد که دچار یائسگی زودرس شده باشید. برای آگاهی از چرایی این اتفاق و درمان های موجود برای یائسگی زودرس ، ادامه مطلب را بخوانید.

یائسگی زودرس
یائسگی زودرس، یائسگی است که از سنین 40 تا 45 سالگی آغاز می شود و حتی ممکن است که زودتر از 40 سالگی شروع شود و بسیاری از پزشکان آن را "نارسایی زودرس تخمدان" یا "نارسایی اولیه تخمدان" نیز می نامند. یائسگی زودرس نسبتاً غیر معمول است و فقط حدود 1 درصد از زنان قبل از 40 سالگی به آن دچار میشوند.
علائم یائسگی زودرس چیست؟
علائم یائسگی زودرس مانند یائسگی معمولی است و برخی از علائم رایج آن عبارتند از:
-
دوره های نامنظم قاعدگی
-
قطع دوره های پریود (آمنوره)
-
خونریزی شدید
-
لکه بینی
-
دوره هایی که بیش از یک هفته طول می کشد
-
مدت زمان طولانی در بین دوره های پریودی
-
گرگرفتگی
-
عرق شبانه
-
خشکی واژن
-
بدخلقی
-
درگیری ذهنی
-
کاهش میل جنسی
اگر سه ماه یا بیشتر است که پریود نشده اید ، باید به پزشک متخصص زنان مراجعه کنید.

دلایل زیادی علاوه بر یائسگی وجود دارد که ممکن است موجب قطع چرخه پریود شما شده باشد ، از جمله :
-
فشار روحی و روانی
-
بارداری
-
بیماری
-
تغییر در رژیم غذایی یا ورزش شدید
-
پاسخ به دارو های پیشگیری از بارداری
نکته: سطح پایین استروژن که با قطع شدن دوره های قاعدگی در ارتباط است میتواند منجر به از دست دادن بافت استخوانی شود. درمان زود هنگام و رساندن سطح هورمون استروژن به حد نرمال می تواند از آسیب به استخوان ها جلوگیری کند.
دلایل یائسگی زودرس چیست؟
یائسگی زودرس به دو دلیل اتفاق می افتد : کاهش فولیکول یا اختلال در عملکرد فولیکول.
هنگامی که این موارد اتفاق می افتد ، تخمک ها بالغ و یا آزاد نمی شوند و باعث می شود قاعدگی در زنان متوقف شود. این فرآیند زمانی عادی تلقی می شود که در سنین خیلی بالا رخ دهد.
تخریب و اختلال در عملکرد فولیکول به دلایل مختلفی اتفاق می افتد، از جمله :
-
افزایش سن
خطرات یائسگی زودرس پس از 35 سالگی افزایش می یابد.
-
سابقه خانوادگی و وراثت
داشتن سابقه یائسگی زودرس در افراد خانواده مانند مادر، خواهر، عمه ، خاله و .. ممکن است خطر یائسگی زودرس در فرد را افزایش دهد. به همین دلیل بهتر است که برای اطمینان آزمایش ژنتیک داده شود.
-
سبک زندگی
برخی از عوامل در سبک زندگی ممکن است در شروع یائسگی تأثیر داشته باشند. سیگار کشیدن دارای اثرات ضد استروژن است که می تواند در یائسگی زودرس نقش داشته باشد.
چندین مطالعه در سال 2012 نشان داده است که در افرادی که بطور منظم و در طولانی مدت سیگار میکشند احتمال اینکه به یائسگی زودرس دچار شوند بسیار زیاد است. زنانی که سیگار می کشند ممکن است یائسگی را یک یا دو سال زودتر از زنانی که سیگار نمی کشند شروع کنند.
-
شاخص توده بدن (BMI)
شاخص توده بدنی می تواند در یائسگی زودرس نقش داشته باشد. استروژن در بافت چربی ذخیره می شود و خانم هایی که بسیار لاغر هستند ذخیره استروژن کمتری دارند. برخی تحقیقات حاکی از آن است که رژیم های گیاهخواری ، کمبود ورزش و عدم قرار گرفتن در معرض نور آفتاب در طول زندگی می تواند باعث شروع یائسگی زودرس شود.
-
اختلالات ژنتیکی
اختلال ژنتیکی به معنای داشتن کروموزوم یا ژن غیرطبیعی ، مانند سندرم ترنر است.
برخی از نقایص کروموزومی می تواند به یائسگی زودرس منجر شود. به عنوان مثال ، سندرم ترنر که در آن نوزاد دختر با یک کروموزوم ناقص به دنیا می آید. تخمدان زنان مبتلا به سندرم ترنر عملکرد صحیحی ندارد و این امر اغلب باعث بروز یائسگی زودرس در آن ها میشود. نوعی دیگر از سندرم ترنر وجود دارد که منجر به از کار افتادن تخمدان ها میشود و قاعدگی و ویژگی های جنسی ثانویه باید با درمان های جایگزینی هورمونی (معمولاً در دوران بلوغ) ایجاد شود.
-
شیمی درمانی
قرار گرفتن در معرض داروهای شیمی درمانی و پرتودرمانی که برای درمان سرطان استفاده می شوند ، می تواند در شروع یائسگی تأثیر بگذارد.
-
بیماری های خود ایمنی
وقتی سیستم ایمنی بدن به اشتباه به اندام های تولید کننده هورمون حمله می کند ، در برخی موارد التهاب ناشی از بیماری های خود ایمنی می تواند تخمدان ها را تحت تأثیر قرار دهد و یائسگی با توقف عملکرد تخمدان ها آغاز می شود.
-
بیماری صرع
صرع نوعی اختلال تشنج است که از مغز ناشی می شود. زنان مبتلا به صرع بیشتر از سایر زنان دچار نارسایی زودرس تخمدان می شوند که نتیجه آن یائسگی می شود. یک مطالعه قدیمی در سال 2001 نشان داده است که در گروهی از زنان مبتلا به صرع ، در حدود 14 درصد از افراد مورد مطالعه، دچار یائسگی زودرس شدند.
-
عفونت
عفونت های خاص مانند ویروس اوریون ممکن است بر عملکرد تخمدان ها تاثیر بگذارد.
-
عمل جراحی
روش های برداشتن تخمدان ها (اووفرکتومی دو طرفه) یا رحم (برداشتن رحم) میتواند از دلایل بروز یائسگی زودرس باشد.
یائسگی زودرس چگونه تشخیص داده می شود؟
پزشک در مورد علائم و چرخه قاعدگی از شما سوال هایی میپرسد و همچنین ممکن است :
-
در مورد سابقه قرار گرفتن در معرض درمان هایی مانند شیمی درمانی و پرتودرمانی از شما سوال پرسیده شود.
-
انجام معاینه فیزیکی (از جمله معاینه لگن)
-
انجام تست بارداری
-
انجام آزمایشات هورمونی ، از جمله : هورمون محرک فولیکول (FSH) ، استرادیول ، پرولاکتین و هورمون ضد مولری (AMH).
هورمون محرک فولیکول (FSH)
اگر سطح FSH شما به طور مداوم بالای 30 mIU/mL باشد و یک سال از آخرین قاعدگی شما گذشته باشد ، احتمالاً به یائسگی دچار شده اید. با این حال ، آزمایش FSH به تنهایی نمی تواند یائسگی را تأیید کند.
هورمون تحریک کننده تیروئید (TSH)
پزشک شما ممکن است سطح TSH شما را برای تأیید و تشخیص یائسگی بررسی کند. اگر تیروئید کم کاری دارید ، سطح TSH شما خیلی زیاد است. یکی از عوارض های تیروئید کم کار یائسگی خواهد بود.
استرادیول یا استروژن
پزشک ممکن است سطح استروژن شما را که استرادیول نیز نامیده می شود ، بررسی کند. در یائسگی ، سطح استروژن کاهش می یابد.
هورمون ضد مولری (AMH)
از نتایج آزمایش این هورمون برای تعیین اینکه آیا به یائسگی نزدیک می شوید یا قبلاً به آخرین چرخه قاعدگی رسیده اید ، استفاده می شود.
انجام آزمایش DNA
در این آزمایش علت یائسگی شما از نظر ژنتیکی مورد بررسی قرار داده شود.
عوارضی یائسگی زودرس
یائسگی زودرس می تواند احتمال ابتلا به برخی مشکلات و بیماری ها را افزایش دهد. که شامل :
-
ناباروری
بیشتر زنانی که یائسگی زودرس را پشت سر می گذارند نمی توانند باردار شوند.
-
استرس ، اضطراب و افسردگی
این تغییرات خلقی غالباً ناشی از ناباروری و سایر موارد مربوط به سلامتی در اوایل یائسگی است.
-
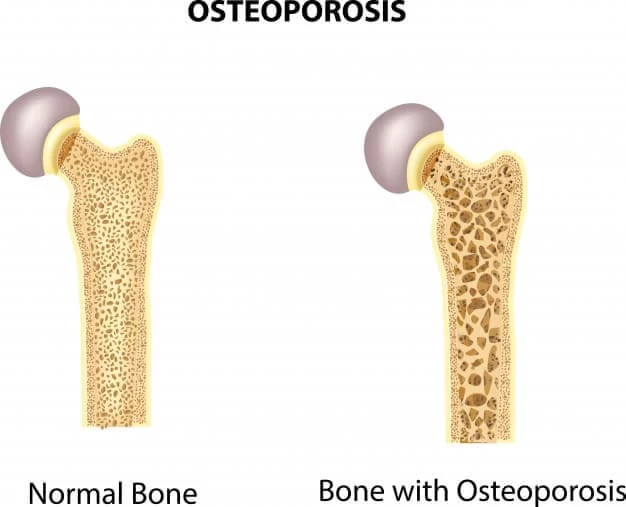
پوکی استخوان
پوکی استخوان در اثر سطح پایین استروژن ایجاد می شود و زنان را در معرض خطر شکستگی استخوان قرار می دهد.
-
بیماری قلبی
بیماری قلبی همچنین می تواند از سطح پایین استروژن ناشی شود.
جریان ثابت هورمون استروژن در بافتهای بدن شما کاربردهای زیادی دارد. استروژن کلسترول HDL "خوب" را افزایش می دهد و کلسترول LDL "بد" را کاهش می دهد. همچنین رگ های خونی را شل کرده و از بیماری های قلبی و عروقی جلوگیری میکند.
گزینه های درمان یائسگی زودرس چیست ؟
پزشک بر اساس شرایط فردی شخص یک درمان را توصیه می کند. برخی از درمان های معمول یائسگی زودرس شامل موارد زیر است :
-
درمان های هورمونی
هورمون استروژن و پروژسترون اضافی می تواند به جای برخی از هورمون های تولید مثل به بدن شما کمک کند. برای کنترل علائم ناخوشایند یائسگی زودرس، مصرف قرص های هورمونی معمولاً تا سن متوسط یائسگی (حدود 50 سال) مصرف می شوند.
این درمان همچنین به جلوگیری از تحلیل رفتن استخوان ها کمک می کند و از سلامت قلب نیز حمایت خواهد کرد.
این روش درمانی برای همه خانمها توصیه نمی شود زیرا می تواند خطر ابتلا به مشکلات و بیماری های زیر را افزایش دهد:
-
سکته قلبی یا مغزی
-
لخته شدن خون
-
سرطان پستان
-
مصرف مکمل کلسیم و ویتامین D
مکمل های کلسیم و ویتامین D می توانند به جلوگیری از عوارض یائسگی زودرس کمک کنند. زنان 19 تا 50 ساله باید روزانه 1000 میلی گرم و زنان بالای 51 سال باید 1200 میلی گرم کلسیم از طریق غذا یا مکمل در روز دریافت کنند. مقدار توصیه شده روزانه ویتامین D حدود 600 IU در روز است. برای زنان بزرگسال ، بیشتر پزشکان 600-800 IU را از طریق غذا یا مکمل توصیه می کنند.
استراتژی های مقابله با ناباروری
برخی از زنان با یائسگی زودرس هنوز هم می توانند بدون هیچ گونه درمانی باردار شوند.
زنانی که می خواهند بچه دار شوند اما بعد از یائسگی زودرس نابارور می شوند ، باید لقاح آزمایشگاهی را با استفاده از تخمک دهنده یا پیگیری فرزند خواندگی در نظر بگیرند.
آیا می توان یائسگی زودرس را معکوس کرد؟
یائسگی زودرس معمولاً قابل برگشت نیست ، اما درمان می تواند به تأخیر یا کاهش علائم یائسگی کمک کند.
محققان در حال بررسی روش های جدید برای کمک به زنانی هستند که در سنین پایین دچار یائسگی میشوند. در سال 2016 ، دانشمندان در یونان یک روش درمانی جدید را اعلام کردند که به گروه کوچکی از زنان امکان بازگشت قاعدگی و بازیابی تخمک گذاری را داده است.
این روش درمانی عناوین خبری ای به عنوان راهی برای "معکوس کردن" یائسگی را ایجاد کرده بود ، اما متاسفانه اطلاعات کمی در مورد عملکرد صحیح آن در دست است.
دانشمندان گزارش کردند که بیش از 30 زن 46 تا 49 ساله را با تزریق پلاسمای غنی از پلاکت خون (PRP) در تخمدان ها معالجه کردند. PRP در بیشتر موارد برای بهبود بافت استفاده می شود. دانشمندان ادعا کردند که این درمان برای دو سوم زنان تحت درمان کارساز بوده است. با این حال ، این تحقیق به دلیل کوچک بودن و کمبود افراد مورد انتقاد قرار گرفته است. تحقیقات در این باره همچنان ادامه دارد و در حال حاضر روش درمانی دقیق و موثری که بر روی گروه زیادی از افراد آزمایش شده باشد معرفی نشده است.





نظر ثبت کنید